Lesiones en la médula espinal: ¿cómo podrían ayudar las células madre?
Estamos trabajando en la traducción y actualización de este material en su idioma. A continuación, encontrará una traducción de la versión previa. Si desea acceder a la última versión, cambie el idioma a inglés para leer la información en inglés.
La médula espinal transmite información entre el cerebro y el resto del cuerpo. Una lesión en la médula espinal, que actualmente afecta a unos 333.000 europeos, puede causar parálisis y en la actualidad no existe tratamiento eficaz. ¿Podrían ayudar las células madre?
La médula espinal es un conjunto de millones de células nerviosas (neuronas) en la columna vertebral que envían señales desde y hasta el cerebro. Los daños producidos en este importante y delicado tejido a menudo son permanentes y pueden causar parálisis.
Actualmente, no existen tratamientos eficaces para recuperar la función de la médula espinal.
Sin embargo, varios estudios clínicos están probando la seguridad y efectividad de las células madre como tratamientos. Estos tratamientos esperan poder recuperar, al menos parcialmente, la función de la médula espinal. Varios estudios han obtenido resultados prometedores, pero aún no existen resultados definitivos.
La inflamación de las células dañadas y las toxinas que desprenden en el lugar de la lesión en la médula espinal a menudo causan daños en las células circundantes. Por eso, los investigadores están desarrollando tratamientos que reduzcan la inflamación y absorban toxinas y radicales libres para minimizar los daños adicionales.
Las lesiones de la médula espinal a menudo dañan las neuronas y las células de apoyo que las envuelven y aíslan. Los daños en estas células de apoyo pueden provocar la muerte de las neuronas funcionales. Los investigadores están estudiando cómo podrían utilizarse las células madre para sustituir a las neuronas y a sus células de apoyo y mejorar considerablemente la posibilidad del paciente de recuperarse.
La mayoría de tratamientos con células madre en los ensayos clínicos actuales cuentan con las células madre trasplantadas para reparar automáticamente las áreas dañadas de la médula espinal. Aún se desconoce qué grado de fiabilidad y reproducibilidad garantizará este tratamiento para diferentes pacientes y tipos de lesiones.
Se cree que los tratamientos con células madre en la médula espinal funcionan mejor si se ofrecen poco después de una lesión. La cicatrización en el lugar de la lesión puede dificultar la efectividad de un tratamiento, por lo que esta también deberá tratarse.
Todavía se desconoce hasta qué punto se puede restaurar la función de la médula espinal con los tratamientos con células madre utilizados actualmente en los ensayos clínicos.
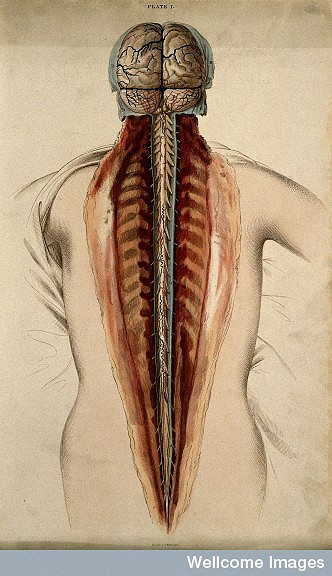
La médula espinal es un tejido delicado que está protegido por las duras vértebras de la columna vertebral. Juntos, el cerebro y la médula espinal forman el sistema nervioso central.
La médula espinal se compone de millones de células nerviosas que llevan señales desde y hacia el cerebro y a otras partes del cuerpo. La información que nos permite sentarnos, correr, ir al baño y respirar se desplaza a lo largo de la médula espinal.

El tipo principal de célula que se encuentra en la médula espinal, la neurona, transmite información hacia arriba y hacia abajo de la médula espinal en forma de señales eléctricas. Un axón (también conocido como fibra nerviosa) es una proyección larga y delgada de una neurona que conduce estas señales desde el cuerpo de la célula de la neurona. Cada neurona tiene un único axón y puede ser tan larga como la médula espinal entera, hasta 45cm en un humano adulto.
Los axones que llevan mensajes a través de la médula espinal desde el cerebro se llaman axones motores. Éstos controlan los músculos de los órganos internos (tales como el corazón, el estómago o los intestinos) y los de las piernas y los brazos. También ayudan a regular la presión arterial, la temperatura corporal y la respuesta del cuerpo al estrés.
Los axones que viajan a través de la médula espinal en dirección al cerebro y llevan información sensorial desde la piel, las articulaciones y los músculos (tacto, dolor, temperatura) y desde los órganos internos (como el corazón y los pulmones), se denominan axones sensoriales.
Las neuronas de la médula espinal también necesitan el apoyo de otros tipos de células. Los oligodendrocitos, por ejemplo, forman estructuras que envuelven al axón de la neurona y lo aislan. Este material aislante llamado mielina ayuda a que el impulso eléctrico fluya rápida y eficientemente por el axón.
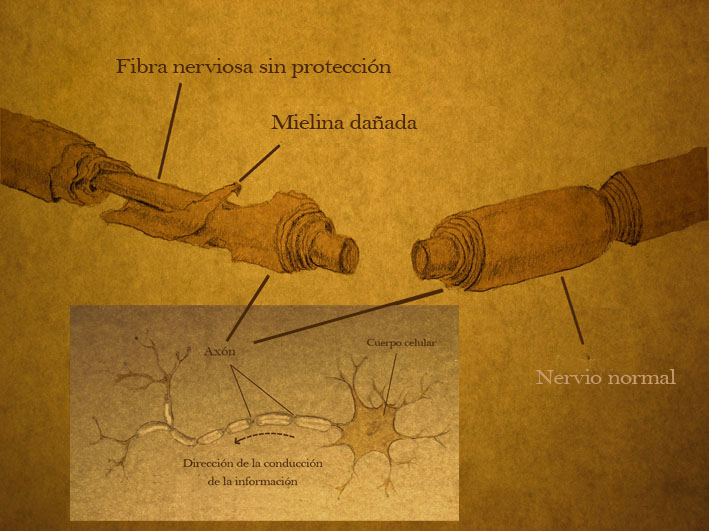
Las lesiones de la médula espinal (SCI) son enfermedades devastadoras y debilitantes que afectan a personas de todo el mundo, especialmente a jóvenes adultos. Se asocian con graves cargas físicas, psicológicas, sociales y económicas para los pacientes y sus familias. Para desarrollar tratamientos eficaces contra las lesiones de médula espinal, es necesario entender de forma muy precisa los principales acontecimientos después de la lesión y cómo interactúan estos eventos.
Las lesiones de la médula espinal generalmente involucran dos fases cronológicas generales que son sostenidas por los mecanismos de lesión primarios y secundarios. Las lesiones primarias son de corte, laceración y estiramiento agudo. Eventos de aceleración – desaceleración también pueden causar lesiones en la médula espinal, pero muy raramente conducen al daño completo de la médula espinal.
A nivel celular, los axones son aplastados y rasgados, y los oligodentrocitos, las células nerviosas que forman la vaina de mielina aislante alrededor de axones, comienzan a morir. Al estar expuestos, los axones degeneran, la conexión entre las neuronas se interrumpe y se obstruye el flujo de información entre el cerebro y la médula espinal.
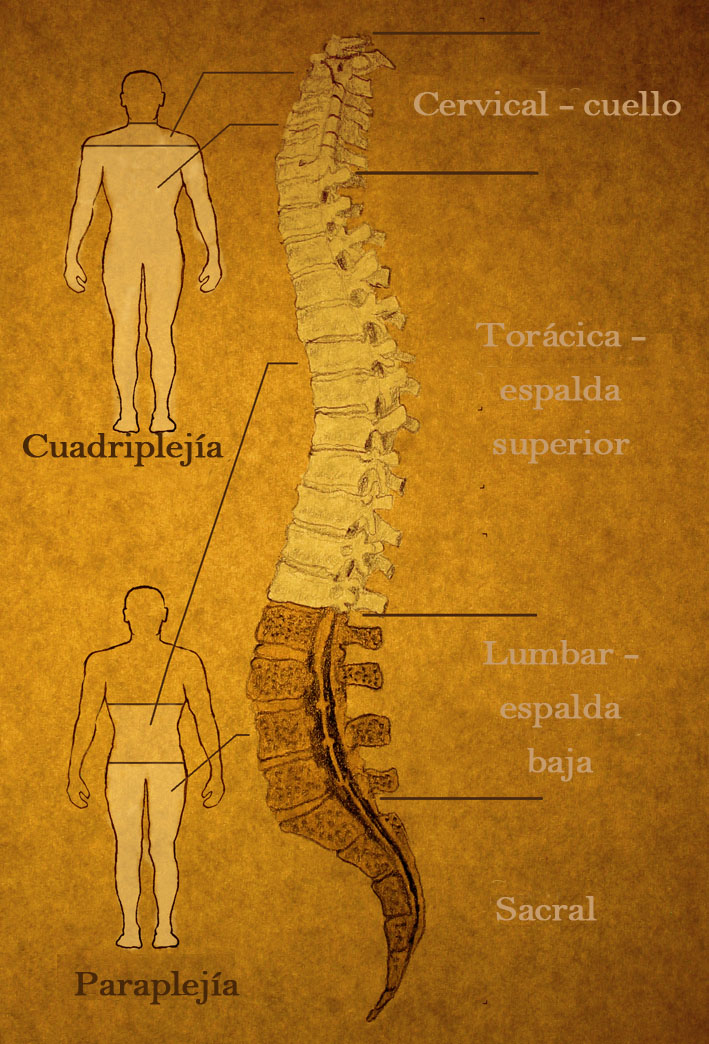
El cuerpo no puede reemplazar las células que se pierden cuando se lesiona la médula espinal, y su función se deteriora permanentemente. Los pacientes pueden terminar con graves discapacidades de movimiento y sensación. Generalmente están paralizados y sin sensación desde el nivel de la lesión hacia abajo. Las lesiones en el cuello, como la que sufrió el actor de Superman Christopher Reeve, paralizan todo el cuerpo incluyendo los brazos y hombros. Un nivel común de lesión es por debajo de las costillas, que resulta en la paralisis de las piernas pero no afecta la función normal de los brazos. Dependiendo de la localización y la extensión de la lesión, los pacientes pueden sufrir parálisis completa o incompleta y la pérdida de sensación, función sexual y control intestinal.
La gravedad de la lesión neurológica, el nivel de la lesión y la presencia de una zona de preservación parcial de la médula sirven como predictores de recuperación y supervivencia después de la lesión. La presencia de axones no afectados cruzando el sitio de la lesión es de gran potencial terapéutico y es la base de una serie de nuevas estrategias terapéuticas.
A pesar de los importantes avances en la comprensión de las lesiones de la médula espinal, hasta la fecha, casi todas las terapias que parecían prometedoras en la fase preclínica del estudio, no se han podido traducir en tratamientos clínicamente eficaces. La atención médica inmediatamente después de la lesión, incluyendo inmovilización y refuerzo para estabilizar la columna vertebral, pueden ayudar a minimizar el daño de las células nerviosas. La rehabilitación puede ayudar a los pacientes a recuperar la independencia física y emocional.
Una lesión de médula espinal es compleja, ya que involucra distintos tipos de daño a distintos tipos de células. Durante las primeras semanas después de la lesión se producen cambios drásticos en la médula espinal (infiltración de células inmunes, liberación de sustancias tóxicas, y formación de una cicatriz).
Se necesita una combinación de terapias que actúen en el momento y sitio adecuado.
Estudios en animales han demostrado que los transplantes con células madre o con células derivadas de las células madre, pueden contribuir a la reparación de la médula espinal:
- reemplazando las neuronas que han muerto como consecuencia de la lesión;
- generando nuevas células de soporte que vuelvan a formar la envoltura del nervio aislante (mielina) y actuar como un puente a través de la herida para estimular el crecimiento de los axones dañados;
- protegiendo las células que se hallan dentro de la lesión de daños secundarios mediante la liberación de sustancias protectoras como factores de crecimiento y absorbiendo toxinas tales como los radicales libres, cuando se introducen en la médula espinal poco después de la lesión.
- Previniendo la propagación del daño espinal mediante la supresión de la inflamación perjudicial que puede ocurrir después de la lesión.
Diferentes tipos de células, incluyendo células madre obtenidas a partir de una variedad de fuentes, como por ejemplo el tejido cerebral, el revestimiento de la cavidad nasal, la pulpa dental y las células madre embrionarias, han sido probados en estos estudios – sobre todo en modelos de rata con lesiones medulares provocadas.
Ninguna de estas células ha producido más que una recuperación parcial de la función, pero es un área activa de investigación y distintos tipos de células madre están siendo probados y modificados.
Ensayos clínicos utilizando células madre neurales
StemCell Inc
En diciembre de 2010 la agencia reguladora suiza de productos terapéuticos dio el visto bueno para realizar un ensayo clínico de fase I/II, patrocinado por StemCell Inc en pacientes con lesiones crónicas de médula espinal en el Hospital Universitario de Balgrist en Zurich, Suiza.
Este ensayo se había inspirado en las pruebas preclínicas de reemplazo celular directo de oligodendrocitos a través de trasplantes de células madre neurales humanas (NSC) en un modelo animal (ratón) de lesión temprana y crónica de médula espinal. El ensayo utiliza un tipo de células madre derivadas del tejido cerebral humano que puede convertirse en cualquiera de las tres clases principales de células neuronales del sistema nervioso central. Un solo donante puede proporcionar células suficientes para varios pacientes trasplantados. Una dosis única (20 x 106 células) de HuCNS-SC se implanta directamente a través de inyecciones múltiples en la médula espinal torácica de pacientes con lesión de médula crónica de (T2-T11) torácica y administrando una terapia de inmunosupresión durante 9 meses después del trasplante.
En este ensayo se incluyeron pacientes entre 3 y 12 meses después de haber sufrido lesiones de la médula, completas e incompletas. La fecha de terminación estimada de este estudio es marzo de 2016.
- Información para el paciente sobre este estudio (en alemán, PDF)
El siguiente grupo de pacientes actualmente inscrito en este estudio ha sido reclutado en América del Norte (Universidad de Calgary), así como en Suiza y contiene algunos pacientes con lesiones de médula espinal incompletas, (es decir, algunos retienen la función sensorial o motora) (clinicaltrials.gov identifier no. NCT01725880).
El año pasado, la misma empresa completó la inclusión de pacientes en un estudio multicéntrico abierto de fase I/II titulado “Estudio de transplante de células madre humanas del sistema nervioso central en pacientes con lesión de médula espinal cervical” (Pathway Study website; clinicaltrials.gov identifier no. NCT02163876).
Este estudio es el primer estudio clínico diseñado para evaluar tanto la seguridad como la eficacia del trasplante de células madre. Un total de 52 pacientes con lesión traumática de la médula espinal cervical están inscritos en el ensayo. El ensayo se llevará a cabo como un estudio aleatorio, controlado, simple ciego y la eficacia se medirá sobre todo mediante la evaluación de la función motora según las normas internacionales para la clasificación neurológica de lesiones de la médula espinal (ISNCSCI). El resultado primario de eficacia se centrará en el cambio de la fuerza de la extremidad superior, medida en las manos, brazos y hombros. El ensayo seguirá a los pacientes durante un año desde el momento de la inscripción.
Se espera que las céulas transplantadas en la médula espinal dañada puedan restablecer algunos de los circuitos importantes de la red de nervios que transportan información alrededor del cuerpo.
Neuralstem
Neuralstem comenzó las operaciones quirúrgicas en un estudio de seguridad de fase I con sus células madre neuronales NSI-566 en pacientes con lesión de médula espinal crónica (cSCI) en la Universidad de California, San Diego School of Medicine, con el apoyo de la UC San Diego Sanford Centro Clínico de Células Madre, en septiembre de 2014 (clinicaltrials.gov identifier no. NCT01772810).
La FDA modificó el protocolo del estudio en fase I para incluir un total de cuatro pacientes, debido a que la seguridad de las mismas células y un procedimiento similar fueron anteriormente probados en ensayos de NSI-566/ALS de Neuralstem. Estos cuatro pacientes con lesión de médula espinal crónica y torácica (T2-T12), tienen un nivel de debilitación de grado A uno o dos años posteriores a la lesión según la Asociación de lesión espinal americana (AIS). Esto significa que estos pacientes no tienen ninguna función sensorial o motora en los segmentos correspondientes a la lesión o por debajo de ella y se consideran completamente paralizados.
Todos los pacientes en el ensayo recibirán seis inyecciones en el sitio de lesión, o a su alrededor, usando las mismas células y procedimientos similares a los ensayos de la Esclerosis Lateral Amiotrófica (ELA) de la misma empresa (el primer ensayo con células madre neurales aprobado por la FDA para el tratamiento de la ELA). Todos los pacientes también recibirán terapia física después de la cirugía para así guiar a los nervios recién formados a crear conexiones apropiadas que ayuden a mejorar la funcionalidad motora de los pacientes. Los pacientes también recibirán terapia inmunosupresiva, que será de tres meses,según la tolerancia. El período del estudio de ensayo terminará seis meses después de la cirugía del último paciente, con un objetivo de terminación de un año para la fase I. Un ensayo clínico (NSI-566) de lesión de médula espinal aguda en fase I/II se espera que comience en el primer trimestre de 2015 en Seúl, Corea del sur.
El proyecto Miami para curar la paralisis
En el Proyecto Miami investigadores clínicos actualmente tienen varios ensayos clínicos y estudios clínicos disponibles para las personas que han tenido una lesión de médula espinal; algunos son para lesiones agudas y otros son para las lesiones crónicas. Los ensayos clínicos están probando la seguridad y la eficacia de diversas intervenciones moduladoras, neuroprotectoras, reparadoras o celulares. Estas incluyen ensayos clínicos de fase I con células de Schwann de los pacientes derivadas de nervios periféricos para lesiones de médula espinal tanto subaguda torácica como crónica cervical y torácica, y un ensayo clinico multicéntrico de fase II con células madre humanas neurales para lesiones de médula cervical crónica (como arriba). Todos estos ensayos del Proyecto Miami están actualmente incluyendo pacientes (más información en clinicaltrials.gov).
Ensayos clínicos utilizando células madre mesenquimales
Las células mesenquimales o de estroma (MSCs) están siendo investigadas para posibles tratamientos de lesiones de médula espinal. Clinical Trials (clinicaltrials.gov) identifica en el presente un total de 9 ensayos etiquetados como ensayos de MSCs en lesiones de la médula espinal. Estos incluyen estudios que investigan la seguridad y eficacia de las MSCs derivadas de la médula del propio paciente (5), tejido adiposo (grasa) (3) o sangre del cordón umbilical (1). Las MSCs se inyectan de diferentes maneras en estos ensayos - directamente en la médula espinal o la misma lesión, por vía intravenosa, o simplemente en la piel, en pacientes con lesiones cervicales o torácicas de grado A (falta completa de función motora y sensorial por debajo del nivel de lesión) y C (algún movimiento muscular se salva por debajo del nivel de lesión pero el 50 por ciento de los músculos por debajo del nivel de lesión no puede moverse contra la gravedad) según la escala de ASIA/ISCoS.
La esperanza es que, una vez estas células sean trasplantadas en la médula espinal lesionada, puedan proporcionar al tejido moléculas/factores de protección (que provienen de la integración celular y su diferenciación de manera indirecta) para ayudar a restablecer algunos de los circuitos importantes de la red de nervios que transportan información alrededor del cuerpo.
Ensayos clínicos usando células madre embrionarias
Geron Corporation, empresa de biotecnología californiana, ha divulgado ampliamente un ensayo clínico, el primero de su tipo, que implica la inyección de células derivadas de células madre embrionarias humanas. Las células inyectadas eran precursoras de oligodendrocitos, las células que forman la vaina de mielina aislante alrededor de los axones. Los investigadores esperaban que estas células, una vez inyectadas en la médula espinal, madurasen y formaran una nueva capa sobre las células nerviosas, y así poder restaurar la capacidad de las señales para cruzar el sitio de la lesión de la médula espinal.
Después de tratar a cuatro pacientes con estas células en un ensayo de fase uno (seguridad) y sin informar sobre ningún efecto adverso grave, Geron anunció en noviembre de 2011 que desistía de su programa de células madre. La empresa dijo “las células madre siguen siendo una gran promesa”, pero reportaron razones de financiación para cambiar su enfoque a otras areas de investigación.
- Más información sobre este estudio – comunicado de prensa de Geron sobre los resultados inciales del ensayo (sólo en inglés)
- Historia sobre la interrupción del ensayo en el New York Times (sólo en inglés)
Asterias Biotherapeutics
Siguiendo la tecnología celular desarrollada inicialmente por Geron, Asterias Biotherapeutics ha desarrollado un programa que se centra en el desarrollo de un tipo de célula llamado progenitor de oligodentrocitos (OPCs) para lesiones de médula espinal. Estas células, conocidas como AST-OPC1, se producen a partir de las células madre embrionarias humanas (ES).
En un ensayo de fase I, cinco pacientes con lesión de la médula espinal torácica, neurológicamente completa, fueron administrados con 2 millones de OPCs derivados de hES, en su lesión de médula espinal entre 7-14 días después de producirse ésta. Los sujetos recibieron también bajo nivel de inmunosupresión durante los siguientes 60 días.
El suministro de OPCs tuvo éxito en los cinco casos sin eventos adversos graves asociados con la administración de las células o con el régimen inmunosupresor. En cuatro de los cinco pacientes, una serie de exploraciones por resonancia magnética (MRI) indicó una reducción del volumen de lesión en la médula espinal.
Un segundo ensayo de seguimiento (con escalada de dosis) de Fase I/II con AST-OPC1 en fase aguda (14-30 días después de producirse la lesión) y con lesiones cervicales completas a nivel sensitivo-motora de la médula espinal, está actualmente en proceso de reclutar participantes.
La esperanza es que cuando los OPCs sean transplantados en la médula espinal lesionada, puedan remielinizar y restaurar las funciones pérdidas.
Otros ensayos clínicos para lesiones de médula espinal
- ClinicalTrials.gov contiene la información más actualizada sobre ensayos clínicos actuales, así como enlaces con los resultados.
- La Federación Europea de Lesión de Médula Espinal tiene una lista de ensayos clínicos dirigidos a la regeneración de la médula espinal y la reparación funcional en pacientes con lesión de médula espinal.
- La BBC informa sobre el seguimiento de ensayos pioneros con células envainadaoras olfativas autólogas

Fuera del proceso de ensayos clínicos aprobados, algunas compañías ofrecen células madre relacionadas con tratamientos para los pacientes con lesiones de médula espinal, sin evidencia significativa de que los tratamientos que ofrecen hayan tenido éxito.
A cualquiera que esté considerando iniciar y pagar tales tratamientos, se le recomienda hablarlo con su médico , y leer este documento de información preparado por un grupo de médicos de lesiones de médula espinal:
La versión anterior disponible en español (castellano)
No. Aunque las células madre ya son muy útiles en la investigación y están empezando a probarse en ensayos clínicos, no hay actualmente tratamientos con células madre probados y aprobados para lesiones de la médula espinal.
Distintos tipos de enfoques y de células madre están siendo investigados para su uso potential en futuros tratamientos. Dependiendo del tipo de células madre y de la forma en que se implantan, el objetivo de las diversas estrategias siempre es suturar la lesión para que se puedan regenerar axones, reemplazar la pérdida de mielina y para proteger la médula espinal de la propagación del daño después de la lesión. Es probable que veamos ensayos clínicos adicionales en base a estas estrategias.
National Institute of Neurological Disorders and Stroke: detailed information on spinal cord injury
Statistics about spinal cord injuries (US)
Christopher and Dana Reeve Foundation: includes lots of video content and other useful resources
Spinal Research: UK charity funding medical research to develop treatments for paralysis
News article in the Guardian on embryonic stem cell clinical trial
- Esta hoja informativa ha sido creada por Kate Doherty y revisada por Stefano Pluchino .
- Agradecemos también a James Fawcett, por la revisión de la versión anterior de esta hoja informativa.
- Texto traducido al español por Isabel Martín Caballero y revisado por Teresa Fernández Zafra.
- Parte del contenido se basa en la información sobre la lesión de la médula espinal del recurso Estáis listos? Un juego de rol sobre la utilización de células madre para aplicaciónes clínicas.
- Imagen principal de Wellcome Images. Dibujos de Cameron Duguid. Neuronas de Joshua Bernstock, Dept of Clinical Neurosciences, Wellcome Trust-Medical Research Council Stem Cell Institute , University of Cambridge (UK).