Maladies rénales: comment les cellules souches pourraient-elles aider?
La demande de greffes de reins est croissante. Dans les pays occidentaux, pression artérielle élevée et diabète de type II sont en hausse et contribuent à l’augmentation des taux d’incidence des maladies rénales. Mais il n’y a pas suffisamment de donneurs d’organes pour pallier ces besoins grandissants. Les thérapies basées sur l’utilisation de cellules souches pourraient constituer une solution alternative.
Que savons-nous ? ▼
Nos reins contribuent à établir un juste équilibre des sels et minéraux dans notre sang. Ils filtrent aussi nos toxines et produisent plusieurs hormones importantes. Les néphrons sont les composants actifs clés du rein.
Les maladies rénales résultent d’une atteinte des néphrons, qui peut être subite et de courte durée (maladie rénale aiguë) ou lente et progressive (maladie rénale chronique).
La maladie rénale chronique peut aboutir à une insuffisance rénale, qui est fatale à moins d’être traitée par dialyse ou transplantation rénale.
Les chercheurs étudient la manière dont les cellules souches pourraient aider les reins en réparant les néphrons endommagés et en restaurant la fonction rénale.
Sur quoi travaillent les chercheurs ? ▼
Les scientifiques étudient la façon dont le rein peut s’auto-régénérer et quels types de cellules sont impliqués dans ce processus. On ne sait toujours pas quels sont les types cellulaires impliqués dans la régénération du rein. Il y a, autour des néphrons, plusieurs groupes de cellules qui ont des propriétés semblables à celles des cellules souches. L’un d’eux est appelé Cellules Rénales Progénitrices (CRP). Un autre groupe a des caractéristiques semblables à celles des cellules souches mésenchymateuses (CSM), cellules que l’on trouve habituellement dans la moelle osseuse.
Les scientifiques utilisent aussi des cellules souches pluripotentes induites (cellules iPS) aussi bien pour générer des structures 3D semblables aux néphrons qui servent à étudier la formation des reins dans l’embryon que pour développer et tester de nouveaux médicaments et traitements. Il sera peut-être possible, à terme, d’utiliser ces cellules pour créer de nouveaux néphrons dans des reins lésés.
Quels sont les défis ? ▼
Il est très difficile d’étudier le développement rénal, la maladie rénale et le processus naturel de réparation du fait de la complexité structurelle et de la grande diversité des cellules rénales.
Les maladies rénales peuvent être provoquées par la lésion de différents types de cellules dans le rein.
Les traitements par cellules souches ne seront efficaces que si l’on prend en compte les cellules qui sont endommagées et doivent être remplacées. Les traitements cellulaires qui favorisent les mécanismes naturels de réparation pourraient aboutir plus tôt que les thérapies cellulaires, mais une meilleure compréhension du fonctionnement des processus naturels de réparation est encore nécessaire avant que des traitements soient mis au point.
- A propos du rein
- Les maladies rénales
- Les cellules souches rénales
- Maladie rénale et cellules souches mésenchymateuses
- De quelle autre manière les cellules souches pourraient-elles aider?
- A l’heure actuelle, les cellules souches peuvent-elles être utilisées pour traiter les maladies rénales ?
- Find out more (in English)
- Remerciements et références
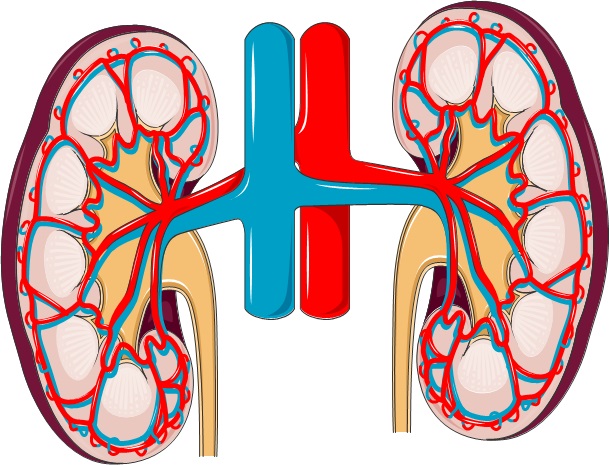
Les reins sont situés vers l’arrière du corps, environ 10 cm au-dessus de l’os iliaque (bassin) et juste en dessous de la cage thoracique. Ils constituent les unités de filtration de l’organisme, maintenant un juste équilibre en eau, minéraux, sels et autres substances dans le sang. Ils produisent l’urine pour éliminer de l’organisme les déchets et autres substances néfastes. Ils produisent également plusieurs hormones : l’érythropoïétine (EPO), qui agit sur la moelle osseuse pour augmenter la production de globules rouges ; le calcitriol (forme active de la Vitamine D3), qui stimule l’absorption et l’utilisation de calcium et de phosphate pour la bonne santé des os et des dents ; et l’enzyme rénine, qui est impliquée dans le contrôle de la pression artérielle.
Le principal élément actif du rein est le néphron.
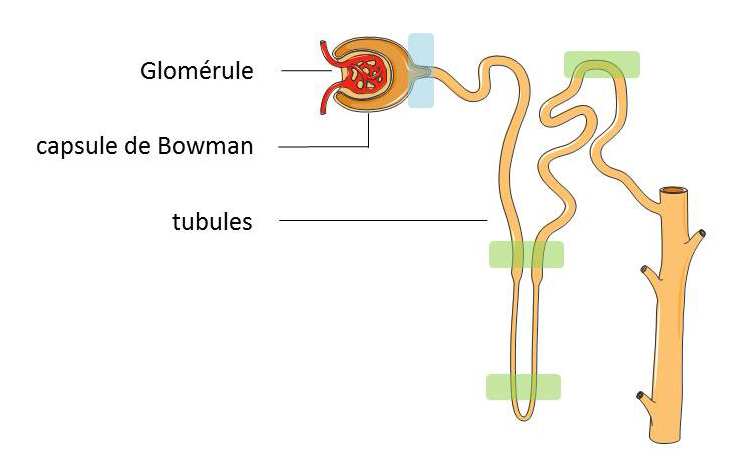
Le néphron est constitué:
- Du glomérule - réseau dense de capillaires qui filtrent le sang
- De la capsule de Bowman - entoure le glomérule, capture les liquides filtrés hors du sang et les rejette dans les tubules
- Des tubules – minces tubes bordés d’une seule couche de cellules spécialisées dont le rôle est principalement de réabsorber l’eau et les électrolytes (ex. sodium, potassium, chlorure et bicarbonate) vers le sang avant que les fluides résiduaires restants quittent l’organisme sous forme d’urine.
Les maladies rénales endommagent généralement les néphrons et peuvent être aiguës ou chroniques. Dans le cas de la maladie rénale aiguë, il y a une soudaine baisse de la fonction rénale. Elle est habituellement due à une perte de grandes quantités de sang ou à un accident, et est souvent de courte durée, bien qu’elle puisse parfois provoquer des lésions rénales durables. La maladie rénale chronique (MRC) est définie comme la perte du tiers ou plus de la fonction rénale pendant au moins 3 mois. Dans la MRC la fonction rénale se dégrade au fil des ans et le problème passe souvent inaperçu pendant plusieurs années puisque ses effets sont relativement mineurs. Les symptômes associés à la MRC sont : maux de tête, pression artérielle élevée, démangeaisons, rétention d’eau et souffle court.
Cependant, la maladie rénale peut aussi conduire à une insuffisance rénale (moins de 10% de fonction rénale). Quand cela se produit, les patients ont besoin d’une dialyse ou d’une greffe de rein pour survivre. Le risque de développer une MRC augmente avec l’âge, le diabète, une pression artérielle élevée, l’obésité et le tabagisme. Au moins 8% de la population européenne (40 millions d’individus) souffrent actuellement de MRC à des niveaux variables, exposant ces personnes au risque de développer une insuffisance rénale. Ce nombre est en augmentation chaque année et il n’y a pas assez de donneurs d’organes pour fournir des greffons à tant de patients. Cela rend le développement de nouvelles options thérapeutiques pour le traitement de la MRC de plus en plus important.
Les scientifiques en sont encore à se demander quelles cellules souches rénales existent dans l’organisme adulte et quel est leur rôle dans le processus naturel de réparation du rein. Des cellules trouvées à différents endroits du néphron ont été proposées comme candidates potentielles.
La preuve la plus convaincante de l’existence de telles cellules souches est la découverte des Cellules Rénales Progénitrices (CRP) au niveau du pôle urinaire de la capsule de Bowman du néphron (en bleu dans le schéma ci-dessus). Ces cellules partagent certaines caractéristiques des cellules souches. Des chercheurs ont montré qu’elles étaient responsables de la production de podocytes – cellules spécialisées impliquées dans le travail de filtration du néphron et qui doivent être remplacées continuellement tout au long de notre vie. Certaines études suggèrent aussi que ces même CRP pourraient générer un second type de cellules spécialisées qui recouvrent la paroi du néphron. Tout comme les cellules souches rénales, des cellules possédant certaines caractéristiques des cellules souches mésenchymateuses ont été isolées à partir du rein.
Un certain nombre de types de cellules de la moelle osseuse ont été testés chez l’animal et dans des études cliniques pour leur utilisation potentielle dans les maladies rénales. Parmi tous les types étudiés, les cellules souches mésenchymateuses (CSM) ont donné, à ce jour, les résultats les plus prometteurs. Des études suggèrent que les CSM pourraient être capables d'augmenter la capacité de réparation intrinsèque du rein.
Les chercheurs qui étudient les effets thérapeutiques de ces CSM dérivés de la moelle osseuse dans la maladie rénale ont suggéré que ces cellules pourraient libérer des protéines susceptibles de faciliter la prolifération des cellules rénales, d’inhiber la mort cellulaire et d’encourager les propres cellules souches du rein à réparer les lésions rénales. D’autres recherches sont nécessaires pour établir l’exactitude de ces hypothèses. Des essais cliniques avec des CSM de moelle osseuse sont en cours pour tester leur efficacité dans le traitement de patients atteints de maladie rénale (ClinicalTrials.gov NCT02057965, NCT02387151)
Des cellules avec certaines des caractéristiques des CSM semblent exister dans beaucoup d’autres organes en dehors de la moelle osseuse, bien que la question de la nature exacte de telles cellules et de leur rôle dans l’organisme reste un sujet de controverse dans la communauté scientifique.
Un autre type de cellules souches que les scientifiques utilisent dans les recherches sur le rein sont les cellules souches pluripotentes induites (cellules iPS). Les cellules souches pluripotentes induites sont obtenues par reprogrammation de cellules adultes spécialisées de l’organisme pour qu’elles se comportent comme des cellules souches embryonnaires. Elles ont la capacité de se développer en n’importe quelle cellule ou tissu de l’organisme. Récemment des chercheurs ont pu utiliser des cellules iPS pour produire des cellules rénales à un stade très précoce de développement. Ces cellules à un stade très précoce ressemblent à celles qui se trouvent dans l’embryon et qui composeront finalement le rein lors du développement fœtal. Ces cellules pourraient aussi avoir le potentiel de générer des glomérules et des tubules, constituants de base du néphron. Cependant, il faudra encore de nombreuses recherches avant que de telles cellules puissent être utilisées chez les patients pour traiter la MRC.
Une alternative à la transplantation d’organe est aussi à l’étude et pourrait aider les patients atteints de maladie rénale dans le futur : l’utilisation de matrices (charpentes) d’organes pour créer des organes complets transplantables. Ces matrices sont des organes dont toutes les cellules ont été retirées. Ce qui reste est la matrice extracellulaire – la partie de l’organe qui détermine sa forme. Cette matrice peut être ensemencée avec les propres cellules du patient, qui peuvent être soigneusement cultivées pour se multiplier afin de recouvrir la matrice extracellulaire. En utilisant les propres cellules du patient, les complications de rejet immunitaire qui peuvent survenir lors des transplantations d’organe sont considérablement réduites. Le défi avec cette approche est d’identifier et d’obtenir les bons types de cellules pour ensemencer la matrice, particulièrement quand il s’agit d’organes avec des structures complexes et constitués de nombreuses cellules différentes. Les cellules iPS seront de bonnes cellules candidates pour ensemencer les matrices de reins. Des expériences sur des rats ont démontré la faisabilité de cette approche.
En dehors de l’utilisation des CSM de moelle osseuse dans les essais cliniques pour traiter les patients atteints de maladie rénale (ClinicalTrials.gov NCT02057965, NCT02387151), il n’y a pas encore de traitements à base de cellules souches pour les maladies rénales. Le rein est un organe très complexe composé d’une grande variété de types cellulaires. Pour fabriquer un nouveau rein en laboratoire, toutes ces différentes cellules devront être produites selon des procédures différentes puis mélangées ensuite dans l’espoir qu’elles recréeront finalement un rein fonctionnel. De plus, la maladie rénale se présente sous diverses formes avec atteinte de différentes cellules, et les traitements visant à remplacer les cellules endommagées au sein d’un rein de patient nécessiteront ainsi l’apport de différents types de cellules pour différents patients. Les recherches sur les thérapies de remplacement d’organes ou de cellules sont en cours, mais c’est sans doute un objectif à long terme.
Entre-temps les cellules souches pourraient bénéficier aux patients d’autres façons. Par exemple, les cellules souches peuvent être utilisées pour faire progresser nos connaissances sur la maladie par le biais d’études sur le développement et le comportement de cellules rénales produites en grande quantité au laboratoire. Les recherches sur les cellules souches pourraient aussi nous permettre d’utiliser les propres mécanismes de réparation de l’organisme pour trouver des traitements pour les maladies rénales. Dans l’insuffisance rénale aigüe, l’organisme peut souvent réparer les lésions rénales lui-même, mais il est incapable de le faire suffisamment bien pour combattre les lésions progressives qui surviennent lors d’une insuffisance rénale chronique. L’identification récente dans le rein de cellules proches des cellules souches mésenchymateuses peut offrir de nouvelles possibilités pour stimuler les propres capacités de l’organisme à se régénérer et réparer les reins lésés. Etudier ces possibilités en examinant comment ces cellules récemment découvertes fonctionnent, est à l’heure actuelle un important domaine de recherche.
Les chercheurs continuent également d'explorer de nouvelles idées grâce aux technologies émergentes de la recherche sur les cellules souches, telles que la reprogrammation des cellules pour modifier leur comportement.
STELLAR: an EU sponsored collaborative consortium researching stem cells use in kidney regeneration
How your kidneys work - animated description from the BBC
The European Kidney Patients' Federation (CEAPIR)
List of national kidney disease organisations in Europe
UK National Health Service information on chronic kidney disease
Scientific American news article on experiments in rats using kidney scaffolds
Ce document a été élaboré par Brigitte Wieles et révisé par Ton Rabelink, coordinateur du projet Européen STELLAR.
Image principale et schéma du néphron créés par EuroStemCell en utilisant Servier Medical Art. Image de cellules souches rénales par Brigitte Wieles. Image de microscopie de tubules rénaux par JWSchmidt. Grand-mère et petit-fils © iStock/grandriver.